Obstruktive Schlafapnoe: Symptome, Ursachen und Behandlung
Bei der obstruktiven Schlafapnoe (OSA) kommt es im Schlaf wiederholt zu Atemaussetzern (Apnoen) und stark verminderter Atmung (Hypopnoen), weil die Muskulatur im Rachen erschlafft und die oberen Atemwege kollabieren. Betroffene wachen oft unbewusst auf. Es kommt zu einem fragmentierten und infolgedessen wenig erholsamen Schlaf. Die Angehörigen denken meist, es sei eine schwere Form von harmlosem Schnarchen. Da es aber aufgrund der verminderten Atmung zu einer temporären Sauerstoff-Minderversorgung kommt, wird der Körper im Schlaf unter Stress gesetzt und es entwickeln sich Herz-Kreislauf-Erkrankungen.
Hinweis: Schlafapnoe tritt obstruktiv (Verengung der oberen Atemwege) oder zentral (Fehlregulation durch das zentrale Nervensystem) auf. Die obstruktive Schlafapnoe (kurz: OSA) ist die häufigste Form. In unserem Text gehen wir nur auf die obstruktive Schlafapnoe ein.
Diagnose und Symptome einer obstruktiven Schlafapnoe
Erschlafft im Schlaf die Muskulatur des Rachens, kollabieren die oberen Atemwege. Der Sauerstoffgehalt im Blut sinkt, während der Kohlendioxidgehalt nicht abgeatmet werden kann und ansteigt. Diese biochemischen Veränderungen lösen zum Schutz vor Erstickung Weckreaktionen im Gehirn aus, sodass die Atmung wieder einsetzt. Die Folge ist ein minder-qualitativer und unterbrochener Schlaf. Infolgedessen schlägt das Herz im Schlaf schneller und versucht durch einen schnelleren Blutfluss den Sauerstoffmangel auszugleichen – der Blutdruck steigt an. Es kommt zu einer Stressreaktion im Schlaf. Dauerhaft kann dies zu Entwicklungen von gefährlichen Herz-Kreislauf-Erkrankungen führen.
Folgen einer Schlafapnoe:
- Schnarchen
- Bluthochdruck
- nicht erholsamer Schlaf durch unbewusstes Aufwachen
- Tagesmüdigkeit mit Sekundenschlaf-Gefahr
- Konzentrationsstörungen
- Vergesslichkeit
- Angstzustände
- Depressionen
- Potenzstörungen, Zyklusunregelmäßigkeiten oder Schwangerschaftskomplikationen
Nachdem ein Arzt oder eine Ärztin die Beschwerden erfragt und das individuelle Risiko eingeordnet hat, erfolgt eine körperliche Untersuchung inklusive des HNO-Bereiches. Sofern keine relevanten Auffälligkeiten im HNO-Bereich vorliegen, wird zunächst zu Hause ein Schlafdiagnostik-Screening mit einem tragbaren Messgerät, eine sogenannte Polygraphie, durchgeführt. Nach Abschluss dieser ambulanten Untersuchungen unter Einbezug der individuellen Beschwerden kann eine stationäre Schlafuntersuchung, die Polysomnographie, in einem speziellen Schlaflabor erfolgen, wenn
- die Ergebnisse keine ausschlaggebende Diagnosestellung ermöglichen,
- schwere Begleiterkrankungen vorliegen oder
- andere relevante Schlafstörungen vermutet werden.
Eine Untersuchung im Schlaflabor ist also für die Diagnosestellung einer Schlafapnoe nicht zwingend notwendig, nur bei besonderen Begründungen ist dies indiziert. Eine stationäre Schlafuntersuchung dauert in der Regel ein bis zwei Nächte.
Die Schlafapnoe lässt sich in drei Stadien unterteilen:
1. Leichte Schlafapnoe
- es treten 5-15 Atemaussetzer pro Stunde auf
- es kann zu Schlafstörungen und Tagesmüdigkeit kommen (milde Symptomatik)
2. Mäßige Schlafapnoe
- es treten 16-30 Atemaussetzer pro Stunde auf
- es kann zu Müdigkeit, Konzentrationsstörungen, Schlafstörungen und Tagesmüdigkeit kommen (ausgeprägtere Symptomatik)
3. Schwere Schlafapnoe
- es treten mehr als 30 Atemaussetzer pro Stunde auf
- es kann zu Müdigkeit, Konzentrationsstörungen, Schlafstörungen und Tagesmüdigkeit sowie Sekundenschlaf kommen (erheblich ausgeprägte Symptomatik)
Welche Ursachen hat eine Schlafapnoe?
Es gibt verschiedene Risikofaktoren für das Entstehen einer Schlafapnoe:
- Übergewicht: Ein hoher Body-Mass-Index kann die Fettansammlung im Halsbereich begünstigen, wodurch die Atemwege eingeengt werden können.
- Anatomische Besonderheiten: Vergrößerte Mandeln oder Zunge, abweichende Nasenscheidewand oder ein zurückliegender Unterkiefer können die Atemwege verengen. Ein kurzer Hals kann ebenfalls das Risiko erhöhen.
- Alter & Geschlecht: Männer sind häufiger betroffen; mit steigendem Alter nimmt das Risiko zu.
- Lebensstil: Ausgeprägter Alkoholkonsum und Rauchen verschlimmern die Erschlaffung der Rachenmuskulatur.
Was kann ich vorbeugend tun?
Es gibt einige vorbeugende Maßnahmen, mit denen man das Risiko für das Entstehen einer Schlafapnoe verringern kann:
- Schlafhygiene: Regelmäßiger Schlafrhythmus, Störungen durch Schichtdienst möglichst vermeiden, auf digitale Medien eine Stunde vor dem Schlafengehen verzichten und auf kaltes Raumklima achten.
- Gewichtsreduktion: Schon wenige Kilogramm weniger können die Beschwerden reduzieren. Tipp: Ernährungsberatung
- Verzicht auf Alkohol: Mindert die Erschlaffung der Rachenmuskulatur.
- Seitenschlaf: Verhindert, dass Zunge und Gewebe in der Rückenlage die Atemwege blockieren.
- Nasenatmung fördern: Behandlung von Nasenatmungsbehinderungen oder Allergien
- Ausdauersport: Bewegung sorgt für einen besseren Schlaf und reduziert das Stresslevel, was sich ebenfalls auf die Schlafqualität auswirkt. Sport kann auch zu Gewichtsreduktion führen.
- Gesundes Essen in Maßen: So viel essen, dass man nur zu 80 Prozent gesättigt ist und nicht zu spät vor dem Schlafengehen essen.
Behandlung einer Schlafapnoe: CPAP-Therapie und klassische Probleme
Wenn eine Schlafapnoe diagnostiziert wurde, gibt es je nach Ursache verschiedene Behandlungsmöglichkeiten. Die Wahl der geeigneten Therapie richtet sich nach Schweregrad, individuellen Anatomiebefunden und persönlicher Akzeptanz. CPAP bleibt Goldstandard bei mittelschwerer bis schwerer Schlafapnoe, während Unterkieferschienen und Lagerungshilfen vor allem in leichten Fällen oder bei CPAP-Intoleranz eingesetzt werden. Chirurgische Optionen bieten dauerhafte Lösungen bei spezifischen anatomischen Engpässen. Eine regelmäßige interdisziplinäre Abklärung in einem spezialisierten Schlafzentrum sichert optimale, langfristige Ergebnisse.
Schlafapnoegerät
Infos zu Anspruch und Kostenübernahme des Schlafapnoegerätes.
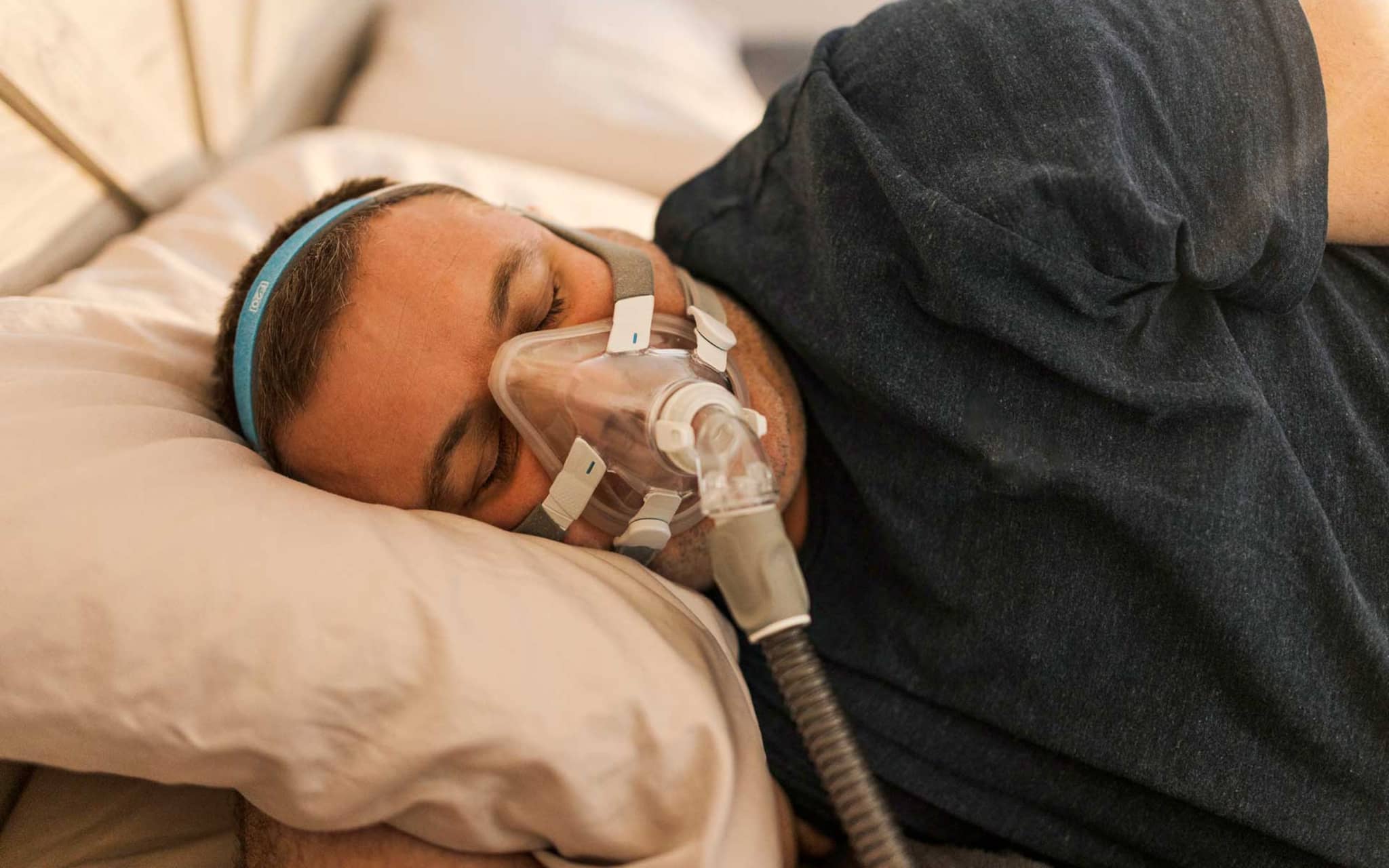
Schlafapnoegerät: CPAP-Therapie (Continuous Positive Airway Pressure)
Ein Schlafapnoegerät erzeugt über eine Nasen- oder Vollgesichtsmaske einen leichten, kontinuierlichen Überdruck in den oberen Atemwegen. Dieser verhindert das Kollabieren von Rachenraum und Zunge und unterbricht so Atemaussetzer. Die Einstellung des optimalen Drucks erfolgt im Schlaflabor, empfohlen wird eine mindestens regelmäßige Nutzung von mehr als 4 Stunden pro Nacht.
Die sogenannte CPAP-Therapie ist der Goldstandard zur Behandlung der Schlafapnoe – dennoch hakt es bei vielen Anwendern und Anwenderinnen am Anfang oder im Therapieverlauf. Die folgenden Hinweise helfen, typische Schwierigkeiten zu meistern:
| Problem | Lösung | |
| Maskenkomfort und undichte Stellen | Druckstellen an Nase, Wangen oder Stirn. Luft entweicht an undichten Stellen |
|
| Trockene Mund- und Nasenschleimhäute | Brennen, Trockenheit, Nasenbluten |
|
| Aerophagie (“Luftschlucken”) | Blähungen durch zu hohen Beatmungsdruck, Völlegefühl, Bauchschmerzen |
|
| Klaustrophobie und Panikgefühle | Engegefühl, Angstattacken beim Tragen der Maske |
|
| Geräuschentwicklung und Störungen im Schlafzimmer | Maschinengeräusch oder Ausatemgeräusche stören Partner oder Partnerin |
|
| Druckintoleranz und Einstellungsprobleme | Hoher Therapiedruck erzeugt Unbehagen, Kopfschmerzen |
|
| Hygiene und Gerätepflege | Ablagerungen von Schweiß, Hautpartikeln und Schimmelbildung |
|
Tipp für den Alltag: Führen Sie ein „CPAP-Tagebuch“ (z. B. App oder Notizheft) mit Einträgen zu Maskentyp, Druck, Befeuchter-Einstellungen und Beschwerden. So lassen sich Problemursachen schnell identifizieren und in der nächsten Schlafsprechstunde gezielt ansprechen. Mit Geduld, den richtigen Einstellungen und professioneller Unterstützung lässt sich die Nutzung eines Schlafapnoegeräts meist problemlos in den Alltag integrieren – und sorgt langfristig für erholsamere Nächte.
Folgen einer unbehandelten Schlafapnoe
Eine Schlafapnoe birgt ohne konsequente Behandlung nicht nur unmittelbare Schlafstörungen, sondern führt langfristig zu schweren Folgeerkrankungen. Im Folgenden finden Sie die wichtigsten Komplikationsbereiche:
Bluthochdruck (arterielle Hypertonie)
- Wiederholte nächtliche Sauerstoffabfälle (Hypoxien) aktivieren das sympathische Nervensystem und erhöhen den Blutdruck dauerhaft.
- Bis zu 50 Prozent der unbehandelten Schlafapnoe-Patienten entwickeln eine therapieresistene Hypertonie
- Nächtlicher Sauerstoffmangel fördert Gefäßwandentzündungen und Arterienverkalkung.
- Unbehandelte Schlafapnoe-Patienten haben ein ca. 2-fach erhöhtes Risiko für Herzinfarkt und ein bis zu 3-fach erhöhtes Schlaganfallrisiko.
- Nächtliche Blutdruck- und Sauerstoffschwankungen belasten das Herz und können dessen Pumpfunktion mindern.
- Vorhofflimmern tritt bei Schlafapnoe-Patienten deutlich häufiger auf.
- Schlaffragmentierung und Stresshormone stören den Glukosestoffwechsel und fördern Insulinresistenz.
- Fast die Hälfte der unbehandelten Schlafapnoe-Patienten weisen eine gestörte Glukosetoleranz auf.
Maligne Erkrankungen
- Chronische nächtliche Sauerstoffschwankungen können das Tumorwachstum fördern und die Bildung neuer Blutgefäße verstärken.
- Beobachtungen zeigen eine höhere Inzidenz von Lungen-, Haut- und Kolorektalkarzinomen bei unbehandelter Schlafapnoe.
Kognitive Einschränkungen & Demenz
- Wiederholte Weckreaktionen verhindern erholsamen Tiefschlaf und beeinträchtigen die Gedächtnisbildung.
Perioperative Risiken
- Erhöhte Sensitivität gegenüber Sedativa und Opioiden führt zu Atemdepression und Post-OP-Hypoxien.
Verkehrssicherheit & Unfälle
- Straßenverkehr: Das Risiko für Verkehrsunfälle ist bei unbehandelten Schlafapnoe-Patienten um das bis zu 5-fache erhöht.
- Arbeitsunfälle: Tagesschläfrigkeit erhöht das Risiko für Arbeitsunfälle bei Maschinenbedienung oder körperlich anspruchsvollen Tätigkeiten.
Erhöhte Sterblichkeit
- Unbehandelte Schlafapnoe geht mit einem um bis zu 30 Prozent höheren Risiko für einen Herz-Kreislauf-Tod einher.
Ohne konsequente Therapie wird Schlafapnoe zu einer systemischen Erkrankung mit gravierenden kardiovaskulären, metabolischen, neurologischen und sicherheitsrelevanten Risiken sowie erhöhter Mortalität. Eine frühzeitige Diagnosestellung und die strikte Einhaltung der verordneten Therapie (z. B. CPAP ≥4 Std/Nacht) sind entscheidend, um diese Komplikationen zu verhindern und die Lebensqualität langfristig zu sichern.
Wo bekomme ich Hilfe?
Nach den Empfehlungen von Schlafmedizinern sollten Menschen mit lautem Schnarchen und ausgeprägter Tagesmüdigkeit einen Spezialisten (z. B. Schlafmediziner oder HNO-Arzt) aufsuchen. Erste Diagnosemethoden wie Fragebögen oder Messgeräte für zu Hause helfen, das Risiko einzuschätzen und gegebenenfalls eine Schlaflaboruntersuchung anzustoßen. Eine frühe Therapie steigert die Lebensqualität und reduziert gesundheitliche Risiken deutlich.
Für eine erste Beurteilung und Diagnostik-Planung ist Ihre Hausärztin oder Ihr Hausarzt grundsätzlich die erste Ansprechperson. Bei Bedarf überweist man Sie an einen qualifizierten Schlafmediziner. Dies können verschiedene Fachärzte und Fachärztinnen sein.
Fachbereich der DAK-Gesundheit
Diese Artikel könnten Sie auch interessieren

Welche Schlafposition ist die beste für gesunden Schlaf?
Seite, Rücken, Bauch: Wie schläft es sich am besten? Wir geben Tipps.

Ständig müde
Woran es liegen und was helfen kann.

Aumio App: Einschlaf- und Entspannungshilfe für Kinder
Entspannen, einschlafen, durchschlafen: Mit über 400 Audio-Inhalten hilft Aumio dabei.

